【醫學新視點】代謝外科及內鏡下治療非酒精性脂肪性肝病的相關研究
非酒精性脂肪性肝病(nonalcoholic fatter liver disease,NAFLD),也就是人們常說的脂肪肝,其發病率正在逐漸增高,而肥胖通過胰島素抵抗、促使更多的游離脂肪酸進入肝細胞等途徑,增加了肝臟脂肪沉積,造成 NAFLD 的發病率增加[1]。
研究表明,在肥胖成人中 NAFLD 患病率高達 80%~90%,血脂異常的患者中 NAFLD 的患病率達 90%,2 型糖尿病患者中的患病率為 70%,接受減重手術的患者中 NAFLD 的患病率大于 91% [2]。NAFLD 導致內皮功能受損和動脈硬化的風險增高,已成為心血管疾病獨立的危險,并顯著增加2 型糖尿病(T2DM)、高血壓、冠心病等相關疾病的發病風險,正越來越受到人們的重視。
NAFLD的基礎治療方案是改變生活方式。通過調整飲食結構、減少熱量攝入以及增加體育運動,來改善胰島素抵抗、改善脂質代謝紊亂、減少肝臟脂質沉積。通過生活方式改變,還能改善伴隨的代謝綜合征、2型糖尿病和心血管疾病的風險。持續、適度的體重減輕可以改善肝臟生化指標,如谷丙轉氨酶(ALT)、谷草轉氨酶(AST),并且改善脂肪肝組織學變化。有一項研究納入96例體質指數(BMI)≥25 kg/m2的超重或肥胖2型糖尿病(T2DM)患者,隨機予以強化生活方式干預試驗組,通過磁共振氫波譜成像(1H-MRS)評價肝臟脂肪含量,隨訪12個月。結果顯示試驗組體重減低明顯高于對照組(-8.5vs-0.05%,P<0.01),且試驗組肝臟脂肪變性與對照組相比亦有明顯降低(-50.8vs-22.8%,P =0.04)[3]。但是,能完整執行改變生活方式并能堅持減重的人,在真實世界中其實是不多的。因此,患者們需要更加有效的治療方式,那就是,代謝外科手術和創傷更小的內鏡下介入治療。
大量的臨床研究顯示代謝外科減重手術能夠長期穩定的減輕體重,增加胰島素敏感性,促進內臟脂肪減少,從而改善 NAFLD。減重手術主要有三大類型,限制型、吸收不良型和混合型手術。其中最具代表性的術式是袖狀胃切除術(Sleeve gastrectomy,SG,圖1)、膽胰分流并十二指腸轉位術(Biliopancreatic diversion with duodenal switch,BPD-DS,圖2)、Roux-en-Y 胃旁路術(Roux-en-Y gastric bypass,RYGB,圖3)。
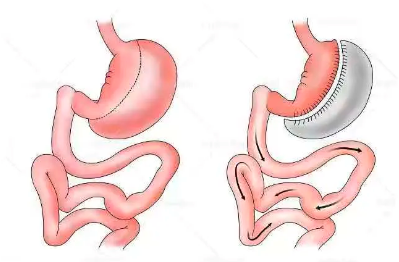
圖1 袖狀胃切除術
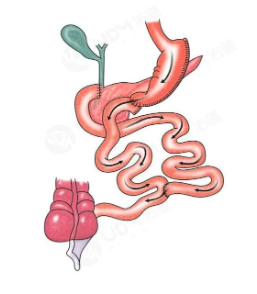
圖2膽胰分流并十二指腸轉位術

圖3 Roux-en-Y 胃旁路術
幾乎在所有的代謝手術研究中,都觀察到肝功能改善、肝酶降低、肝脂肪含量降低,以及NAFLD的組織學改善。而其中尤以RYGB術式效果最為顯著[4]。
關于為何代謝手術可以改善NAFLD,具體的機制尚不十分明確,但是可能與下述的因素有關聯:
一、體重減輕,胰島素抵抗改善
肥胖導致的胰島素抵抗是NAFLD關鍵的發病因素,因此,減重在NAFLD治療中占很主要的地位。代謝手術帶來的減重和改善胰島素抵抗的療效有目共睹,因此可以起到治療NAFLD的作用。
二、脂肪代謝改善
代謝手術后,可以觀察到低密度脂蛋白、甘油三酯和載脂蛋白下降,膽汁酸吸收增加,從而減低肝內脂質蓄積。
三、激素改變
代謝手術后,觀察到患者體內脂聯素含量增加,胰高血糖素樣肽-1(GLP-1)、酪酪肽(PYY)水平增高,胃饑餓素減少,從而起到減少食欲、減少能量攝入的作用。
四、腸道微生物菌群變化
有研究發現在RYGB術后2周,腸道中大腸桿菌等變形桿菌、疣微菌門在腸道中的比例增加,而厚壁菌門細菌則明顯減少。有研究將接受RYGB手術的小鼠的腸道菌群移植到其他小鼠腸道內,發現受體小鼠也表現出體重減輕、血脂降低的功效[5]。
目前,除代謝手術外,內鏡下介入治療憑借其更小的創傷性、更高的安全性和可逆性開始在代謝性疾病的治療中嶄露頭角。內鏡介入治療的原理常借鑒傳統代謝手術,所得到的療效也較類似,有較好的應用前景。
主流的內鏡介入治療NAFLD方法有以下幾種:
一、內鏡下“胃轉流支架系統”置入術
“胃轉流支架系統”是一項面向代謝性疾病領域的新技術,該技術借鑒減重收益最大的胃旁路術(RYGB)(減重外科代謝手術中的一種[6])原理,以微創介入的方式,通過胃鏡在十二指腸及空腸上段置入一個套管隔離食糜,置入后,來自胃內的食糜由套管腔內通過,膽汁及胰液等隔離在套管外,使得膽汁胰液和食物“分流”于遠端匯合,減少了對食物的消化吸收。
由于食物被“分流”,該部位消化管黏膜在食物刺激時分泌一系列的胰島素抵抗(IR)因子即不再釋放或減少釋放,隨之機體的IR減輕或消失,使得肥胖和2型糖尿病得以控制治愈[7]。
該技術相比于傳統減重外科代謝手術具有更微創、更易操作、不損傷人體結構、可以取出、可重復置入等優勢,目前國內已有企業自主研發并制作出了相關產品,并且已在國內三甲醫院開展了臨床研究,取得了很可觀的療效。(圖4)

圖4 由我國創新醫療器械企業糖吉醫療自主研發的“胃轉流支架系統”(右)
二、內鏡下袖狀胃成形術(ESG)
ESG通過模擬外科袖狀胃切除術,在胃腔內以全層縫合的方式減少胃的長度和寬度從而縮減胃容量。相較于代謝外科手術袖狀胃切除術(SG),ESG的不良反應率相對較小。(圖5)

圖5 內鏡下袖狀胃成形術
三、十二指腸黏膜重塑術
使用球囊導管對大約 10 cm 的十二指腸黏膜進行水熱消融,消融完成后腸壁內膜會發生重建,而重建以后則觀察到代謝指標的顯著改善。研究報道,DMR 治療后 12、24 周時 2 型糖尿病患者的體重、糖化血紅蛋白及肝臟脂變程度均明顯改善[8]。(圖6)
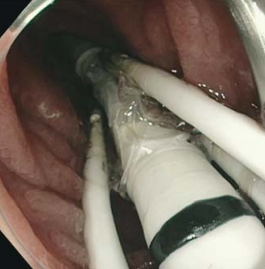
圖6 十二指腸內膜消融術胃鏡下實況
總而言之,代謝手術或者內鏡下介入治療對NAFLD的改善作用在各大研究中均得到了驗證,而內鏡下的介入療法相較于傳統代謝手術更為安全有效,對于生活方式改變和藥物治療效果欠佳、無法接受或不能耐受外科手術的肥胖型 NAFLD患者,內鏡下介入治療或許是不錯的選擇。
參考文獻:
[1] Ahmed M. Non-alcoholic fatty liver disease in 2015[J]. World Journal of Hepatology, 2015, 7(11):1450-1459.
[2] Whitsett M, Vanwagner L B. Physical activity as a treatment of non-alcoholic fatty liver disease:A systematic review[J]. World Journal of Hepatology, 2015, 7(16):2041-2052.
[3] Lazo M, Solga S, Horska A, et al. Effect of a 12-month intensive lifestyle intervention on hepatic steatosis in adults with type 2 diabetes[J]. Diabetes Care. 2010, 33: 2156-63.
[4] Froylich D, Corcelles R, Daigle C, et al. Effect of Roux-en-Y gastric bypass and sleeve gastrectomy on nonalcoholic fatty liver disease: a comparative study.[J]. Surgery for Obesity & Related Diseases, 2015
[5] Liou A P, Paziuk M, Jr L J, et al. Conserved Shifts in the Gut Microbiota Due to Gastric Bypass Reduce Host Weight and Adiposity[J]. Science Translational Medicine, 2013, 27(5): 178-181.
[6] 中華醫學會糖尿病學分會,中國2型糖尿病防治指南(2020年版)[J].中華糖尿病雜志,2021,13(4).
[7]OBES SURG,1995,5:314;張新國, 楊學軍, 徐紅,等. 胃轉流手術治療2型糖尿病胰島素抵抗改變的臨床研究[J]. 武警醫學, 2007, 18(4):2.
[8]Mingrone G, van Baar AC, Devière J, et al. Safety and efficacy of hydrothermal duodenal mucosal resurfacing in patients with type 2 diabetes: the randomised, double-blind, sham-controlled,multicentre revita-2 feasibility trial[J]. Gut, 2022, 71(2):254-264.
一帆老師:
浙江大學臨床醫學碩士,醫學博士在讀
內科主治醫師
醫學院校教師
主要從事臨床醫學專業理論和臨床技能操作課程教學與科研工作。教學工作獲浙江省政府教學成果獎。臨床工作主要研究糖尿病、肥胖 、代謝綜合征相關領域。



